健康診断や人間ドックで不整脈を指摘されたことがある人もいるかと思います。「精査を要する」と書かれているとドキッとしてしまいますが、実際のところ、健康診断で指摘される不整脈で最も多いものは「期外収縮」というものです。一体、期外収縮とはどのようなものなのでしょうか。経過観察をしていても大丈夫なのでしょうか。桑原院長が解説します。
目次
健康な人でも90%が不整脈を起こしている
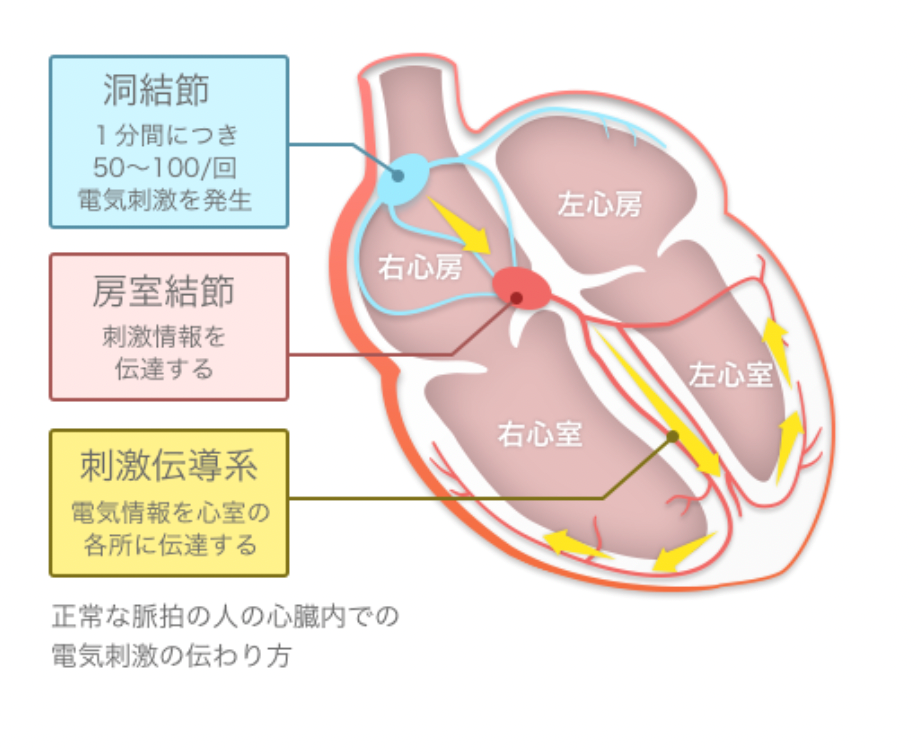
不整脈とは、簡単にいえば心拍のリズムが乱れることです。心臓には4つの部屋があり、それぞれ収縮と拡張を繰り返すことで全身に血液を送り込んでいます。通常、この収縮と拡張のリズムは一定なのですが、なんらかの原因でリズムが乱れ、不規則に早くなったり遅くなったりすることがあります。これを「不整脈」といい、実は、健康な人でも90%の人が不整脈を起こしています。
もっとも多く起こる不整脈は「期外収縮」
不整脈にはさまざまな種類があります。大きく分けると3種類あり、脈が早くなる「頻脈」、遅くなる「徐脈」、正常な心拍に混ざって時々早い心拍が入り込む「期外収縮」に分類されます。このなかで、もっとも頻繁に認められるのが期外収縮です。
通常、心臓の収縮は、洞結節で電気が発生して、その信号が心筋に伝わることで始まります。しかし期外収縮では、洞結節以外の部位で、電気信号を発生してしまいます。予期されたタイミングから外れて心臓が収縮することより「期外収縮」と呼ばれています。期外収縮の時には、十分な血液が心臓から拍出されないため、脈拍をとると、一拍脈拍が抜けるように感じます。
期外収縮は「心房性」「心室性」に分類できる
また、期外収縮は心臓のどこで起きているかによって2種類に分類されます。心房で期外収縮が起きる「心房性期外収縮」と心室で起きる「心室性期外収縮」です。
2つのうち、特に気を付けたいのが「心室性期外収縮」です。なぜなら、心室性期外収縮は突然死につながる可能性があるからです。
突然死につながることも…… 心室性期外収縮の危険性
2つの期外収縮のうち、特に気をつけたい「心室性期外収縮」は、文字通り心室からの異常興奮により生じる不整脈のことをいいます。
1日1000発上の心室性期外収縮が起きると、突然死のリスクが3倍に
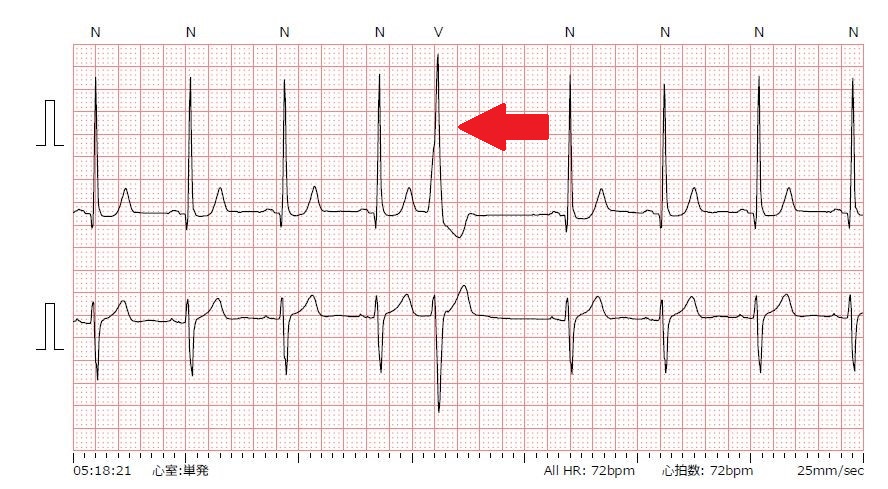
下に示した図が、心室性期外収縮の心電図です。矢印で示した波形は、他の波形よりも幅が広くて、早いタイミングで出現していることがわかります。
「少しでも心室性期外収縮があれば危険を伴うか」というと、そういうわけではありません。通常、人間の心臓は1日当たり約10万回収縮していますが、その内、心室性期外収縮は1000発以下(=全体の1%未満)であれば特に問題ないとされています。
しかし、1日に1000発以上、期外収縮が起きている場合は、そうでない人に比較し、心血管死亡や突然死のリスクが3倍に上昇すると報告されています(Am J Cardiol. 1987;60:1036)。
3〜4割は無自覚のうちに進行
こうした心室性期外収縮を発症すると、動悸、息切れ、めまい、失神などが現れます。特に気をつけたいのがめまいと失神で、これらは予後不良のサインと考えられます。
しかし、これらの自覚症状がまったくないまま、健康診断で初めて心室性期外収縮を指摘される人も少なくありません。自覚症状がない人の正確な割合は不明ですが、私自身の臨床の経験からいえば、およそ3〜4割は無症状ではないかと考えられます。症状がないから問題ないわけではありません。心室性期外収縮を指摘された方は、症状がある人と同様に、精密検査が必要です。
本記事は、オンライン診療対応クリニック/病院の検索サイト『イシャチョク』掲載の記事を転載したものです。続きはコチラ>>
不整脈でお困りでしたら……

当院は、不整脈の治療に特化したクリニックです。軽症、重症にかかわらず、すべての不整脈が診療対象です。
まずは、お身体の状態を知って原因の早期発見・治療をオススメします。
不整脈で気になることがあればどうぞお気軽にご相談ください。




