かつて、不整脈の治療といえば薬物療法が主流であり、非薬物治療を行う場合は外科手術により、直接心臓の異常な部分を治療していました。しかし、それでは患者への侵襲性が高く、日常生活を回復させるにも時間がかかります。そこで登場したのが「カテーテルアブレーション」。前回に続き、カテーテルアブレーションの治療概要について専門医が詳しく解説します。

目次
カテーテルアブレーションは時間が勝負。不整脈の起源はどうやって見つける?
カテーテルアブレーションは、手術中に不整脈を誘発してその実態を把握し、すぐさま原因となっている心筋を焼灼するという手法を用います。時間が勝負となるこの治療は、いったいどのような流れで行われていくのか、さっそく見ていきましょう。
磁場発生装置の上に横たわり「磁気センサー付きカテーテル」を挿入
これは、カテーテルアブレーションを行う当院の手術室です。写真左下にある「磁場発生装置」の付いたベッドの上で行います。
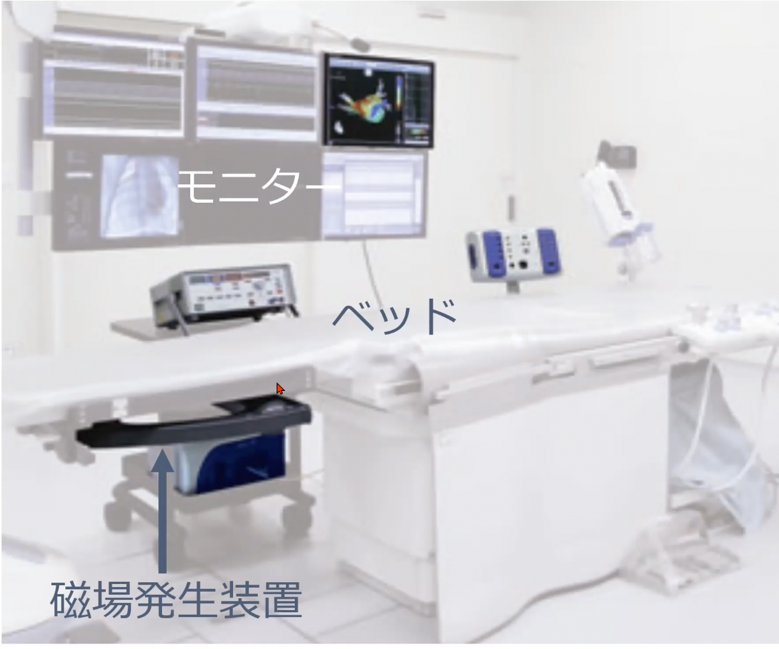
GPSとまったく同じ原理で、ここに3つ磁場を発生するポイントがあります。そして、その真上のベッドに患者さんが横たわり、患者さんの心臓に「磁気センサー付きカテーテル」を挿入します。
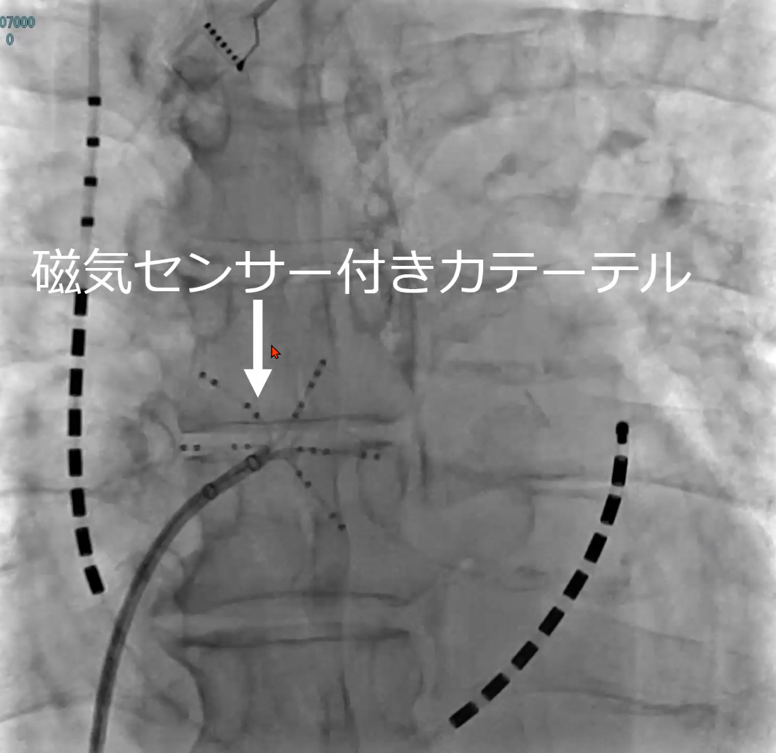
これが、患者さんの心臓のレントゲン写真です。心臓にカテーテルが入っていることがお分かりでしょうか。
このカテーテルには磁気センサーがあり、ベッドの真下には磁場発生装置があります。つまり、磁場発生装置により磁気センサー付きカテーテルを動かすことで、空間的な位置を正確に認識することができるのです。
カテーテルアブレーションの歴史を変えた「三次元画像システム」
カテーテルアブレーションの手術では、正確性やスピード、効率性が求められます。それを支援するのが、手術中に診断から治療までサポートする「三次元画像システム」です。
このシステムは、心臓内に挿入された多電極カテーテルによって数百から数千ポイントに及ぶ心臓の位置情報と電位情報を取得。そのポイントをトレースすることで、心臓の3次元画像を作成します。
カテーテルアブレーションの技術や治療機器は、まさに日進月歩の勢いで進化しています。
本来、心臓は3次元の構造にも関わらず、以前は2次元のレントゲン画像を見ながら3次元の心臓をイメージし、カテーテルを細かく動かすことで焼灼していました。
しかし近年、3次元装置が開発されたことにより、手術の精度や安全性は驚くほど高まりました。
三次元画像システムを使う際、まず心臓の中に磁気センサーがついた「心腔内エコー」をいれます。そして、エコー越しに心臓の内部を観察します。
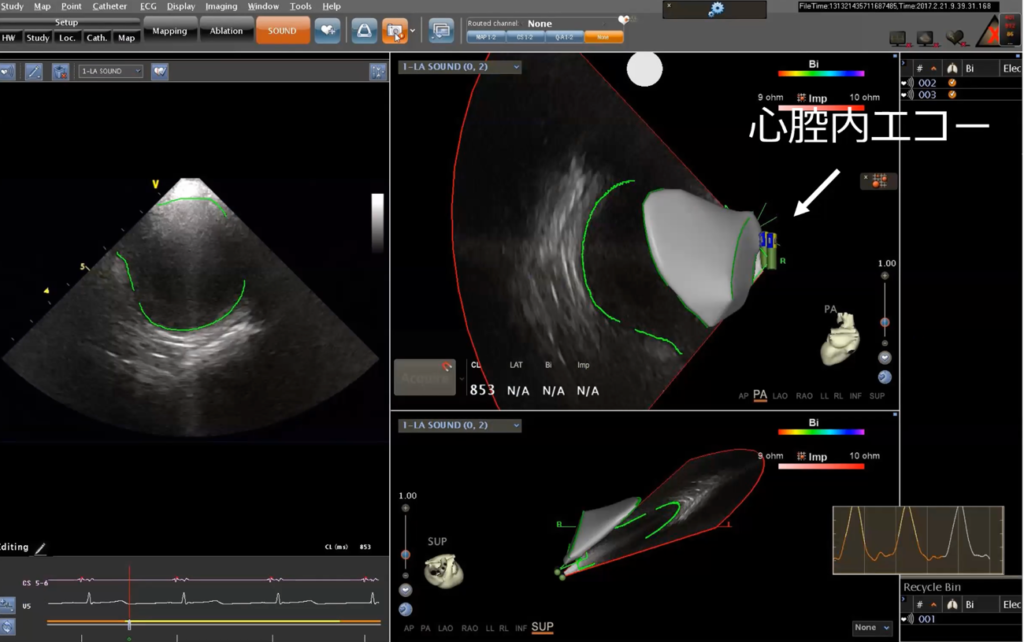
これは右心房にカテーテルを入れ、左心房を観察しているところです。この画像に基づき、臨床工学技士が左心房をトレースします。すると、次のような図が完成します。
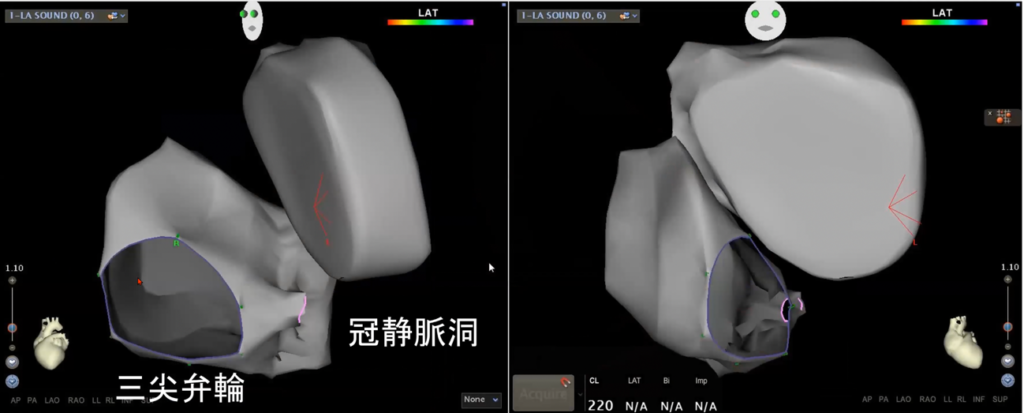
左右の図とも、右心房と左心房がきれいにトレースされています。
実際には大腿静脈からアプローチできるのは右心系のみ。しかし、右心系と左心系の間には心房中隔という壁があるため、左心房や左心室にアプローチするには、中隔に穴をあけなければなりません。
5〜6年前までは、金属の針を使って心房中隔に穴を開け、左心房や左心室にアプローチするのが一般的でした。しかし、この心房中隔が非常に薄くて、針を立てると伸びきってしまうことがあります。その場合、穴が開いた瞬間に反対側の心臓の筋肉まで針が突き刺してしまうリスクがありました。しかし、近年では、高周波で穴を空ける機器(高周波穿刺針)が開発され、針を押さなくても、心房中隔にソフトに当てるだけで、穴を開けることができ、左心系へ安全にアプローチできるようになったのです。
マッピングカテーテルで心臓の位置情報と電気情報を取得する
対象となる心房や心室へアプローチしたあと、マッピングカテーテルで心臓の電気情報と位置情報を取得します。これが、まさに今、情報を取得している最中の画像です。
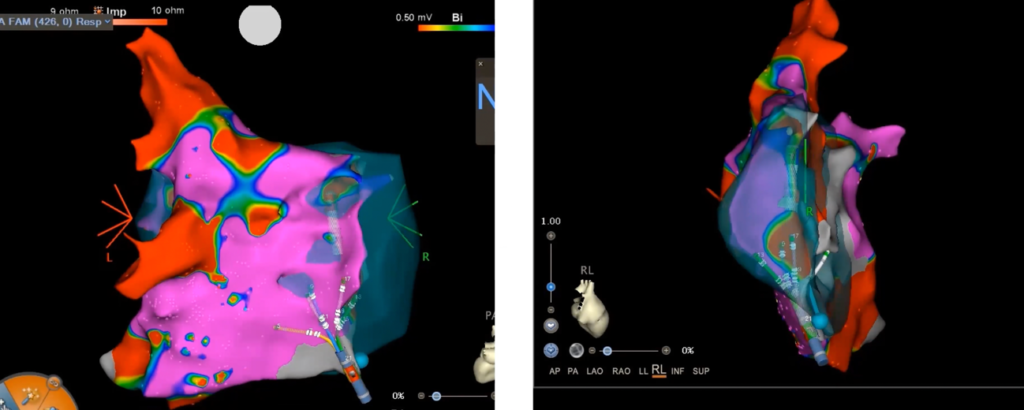
画像左の右下に、手のひらのように5本の指を持つ機器が見えます。これは「PENTARAY®」という電極カテーテルで、5 本の枝が放射状に広がりながら心内膜に接すると、直径35 mm の範囲を20の電極でマッピングしていきます。
コンピューターはカテーテルの先端位置を正確に把握して、まず心臓の立体構造を描写。このとき位置情報のみならず、先端の電気情報も取得していきます。
電気情報とは、「何ミリボルトの電気でその心筋が興奮しているか」という数値のこと。健康的な心筋はボルテージが高くなり、反対に病的な心筋はボルテージが下がっています。つまり電気情報を視覚化することにより、「このあたりに不整脈の源がありそうだ」という見当がつき、迅速に治療をすることができます。
不整脈を人工的に誘発する
マッピングが完了したら、不整脈を2つの方法のいずれかで誘発します。ひとつは薬を使う方法、もうひとつはカテーテルで心筋を電気刺激する方法です。
これらの方法を用いることにより、ほとんどの不整脈が誘発できます。たとえば心房細胞の場合、90%の確率で不整脈を誘発することができますし、発作性上室性頻拍症はほぼ100%の確率で誘発できます。
しかし、なかには不整脈を誘発できないケースもあります。たとえば、心室性期外収縮は前回お話しした通り、全身麻酔を使うと消えてしまうタイプの不整脈です。これは非常に“気分屋な不整脈”で、ちょっとした環境の変化で消えてしまいます。
一旦、不整脈が消えてしまうと、薬や電気刺激を使っても、誘発することは困難。こういったケースの場合は、局所麻酔を使いながら自然に不整脈が起きるのを待ち、カテーテルアブレーションを行います。
コンタクトフォースアブレーションカテーテル
カテーテルアブレーションをするときに当院で使用するのは、「コンタクトフォースアブレーション」です。これは「カテーテルの先端からどれくらいの圧が、どちらの方向にかかっているか」が的確にわかるカテーテルです。
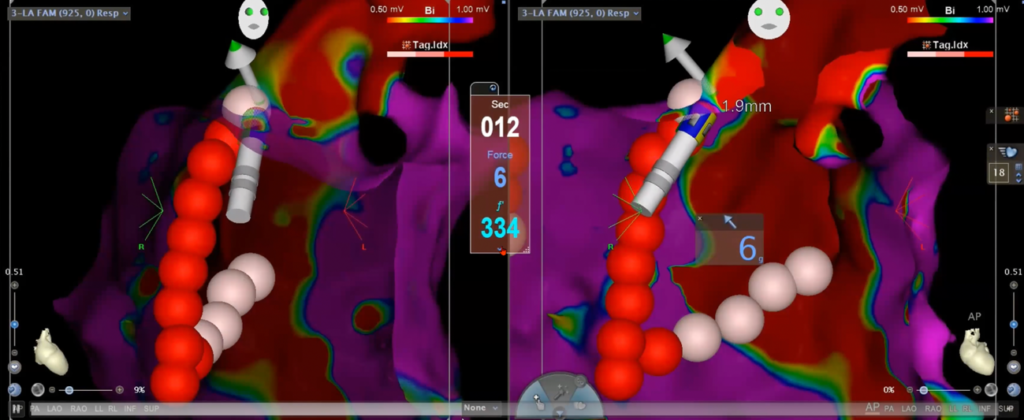
これは、ちょうどカテーテルアブレーションを行っている最中の画像です。左上に向かっている矢印は圧のかかっている方向を意味し、中央の数字は圧力の数値やすでに焼灼した心筋の深さを示しています。
ちなみに、この手術は全身麻酔をしているため、心臓がほとんど動いていない状態です。治療前の検査により、心房細動の原因が左肺静脈にあることがわかったため、左肺静脈の周りを取り囲むようにして隔離手術をしています。
こうしたコンタクトフォースが開発される以前、医師はレントゲンを見ながら各々の技術と経験をもとに手術を行うしかありませんでした。
通電時間や出力の目安は、病院ごとに師匠から弟子へ継承されていました。
しかし、コンタクトフォースが開発されたことにより、圧力の方向と焼灼範囲が明確に視覚化され、手術の精度は極めて高くなり安全性も大きく向上したのです。
本記事は、オンライン診療対応クリニック/病院の検索サイト『イシャチョク』掲載の記事を転載したものです。続きはコチラ>>

執筆者
東京ハートリズムクリニック 院長
桑原 大志
詳しいプロフィールはこちら▶
不整脈でお困りでしたら・・・・
まず、お身体の状態を知って原因の早期発見・治療をオススメします。
お気軽にご相談ください。






